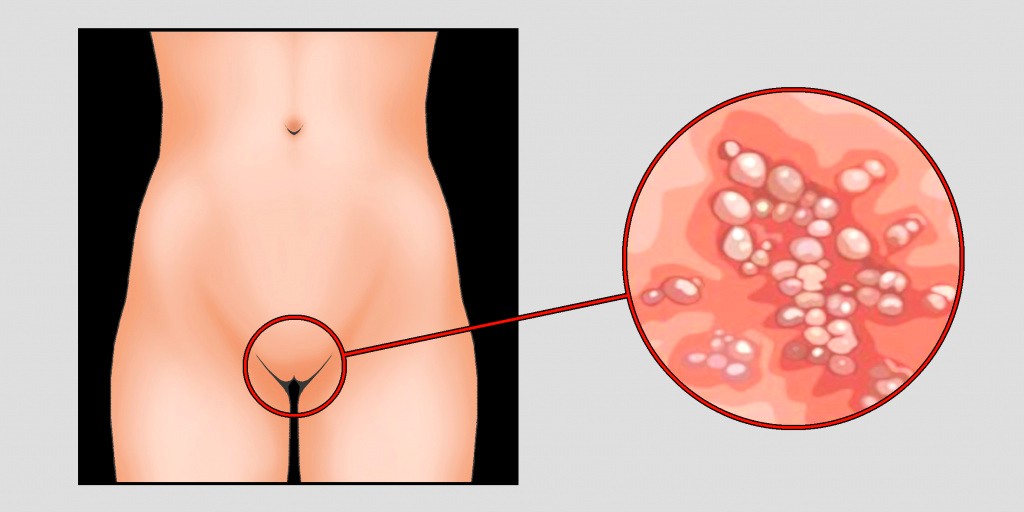
Диагноз «генитальный герпес» способен вызвать шквал эмоций: от страха и стыда до ощущения, что привычная жизнь разрушена. Однако реальность, подтвержденная современной медициной, такова: это хроническое состояние, которое можно и нужно эффективно контролировать.
Данный материал — не просто сборник фактов, а подробная инструкция, которая поможет вам понять природу заболевания, его проявления и, что самое важное, — современные стратегии управления инфекцией. Вы узнаете не только о том, какие симптомы при генитальном герпесе у женщин возникают, но и как построить грамотную тактику лечения, позволяющую забыть о частых рецидивах и жить полной жизнью.
Что представляет собой болезнь
Генитальный герпес у женщин — это вирусное заболевание, относящееся к хроническим инфекциям, передаваемым половым путём. Возбудитель — вирус простого герпеса (ВПГ) первого или второго типа. Он поражает кожу и слизистые оболочки аногенитальной зоны, вызывая характерные высыпания, зуд и жжение. Однако вирус не ограничивается внешними проявлениями — он поселяется в нервных ганглиях, где остаётся пожизненно, периодически активируясь под воздействием стрессов, снижения иммунитета, гормональных колебаний.
Распространено заблуждение, что проблему вызывает исключительно ВПГ-2 типа. Сегодня до 30-50% новых случаев заболевания связаны с ВПГ-1 типа, традиционно вызывающим «простуду» на губах. Это связано с изменением сексуального поведения и широкой распространенностью орально-генитальных контактов. Важно понимать, что, попав в организм, вирус не циркулирует в крови постоянно, а «скрывается» в нервных узлах (ганглиях) у основания позвоночника, что делает его недосягаемым для иммунной системы и объясняет хронический характер патологии.
ВАЖНО: Хроническое носительство герпеса — это не приговор к вечным страданиям. Это исход для большинства вирусных инфекций (как, например, ветряная оспа). Задача современной терапии — не «вывести» вирус, а научить иммунитет так эффективно его сдерживать, чтобы обострения стали редкими или исчезли вовсе.
Эпидемиология и пути инвазии генитального герпеса
Основная причина развития заболевания — проникновение вируса простого герпеса через слизистые оболочки или поврежденную кожу. Источником инфекции всегда является зараженный человек, представляющий наибольшую опасность в период активных высыпаний, но способный передавать вирус и во время бессимптомного носительства.
Пути передачи инфекции:
- Половой путь. Бесспорно ведущий механизм инфицирования. Передача происходит при всех видах сексуальных контактов: вагинальных, анальных и орально-генитальных. Риск заражения напрямую коррелирует с количеством вирусных частиц, выделяемых источником инфекции, поэтому половой контакт с активными герпетическими высыпаниями наиболее опасен.
- Вертикальный путь. Передача инфекции от инфицированной матери к ребенку. Это может происходить тремя путями: трансплацентарно (через плаценту во время беременности), интранатально (при прохождении ребенка через инфицированные родовые пути) и постнатально (после родов). Управление этим риском — одна из ключевых задач акушерства и гинекологии.
- Крайне редкий контактно-бытовой путь. Теоретически возможен при грубом нарушении правил личной гигиены (использование общего влажного полотенца, мочалки сразу после больного человека), но на практике эпидемиологической значимости почти не имеет, так как вирус быстро погибает во внешней среде.
После внедрения в организм вирус герпеса по чувствительным нервным волокнам достигает регионарных нервных ганглиев, где переходит в латентное состояние. Реактивация инфекции происходит под воздействием триггерных факторов: стресса, переутомления, других заболеваний (особенно ОРВИ), гормональных колебаний (менструация), иммуносупрессии и даже избыточной инсоляции.
Классификация: определение формы и тактики
Классификация генитального герпеса необходима для формулировки точного диагноза и выбора адекватной лечебной тактики. Врачи используют несколько критериев для систематизации.
- По типу вирусного патогена:
- ВПГ-2. Классический возбудитель, ассоциированный с генитальной формой. Для него характерно более частое рецидивирование (иногда до нескольких раз в год) и более выраженная клиническая картина при первичном эпизоде заболевания.
- ВПГ-1. Чаще вызывает первичную инфекцию после орального секса. Существенное преимущество этой формы герпеса в том, что после первичной манифестации рецидивы возникают значительно реже (иногда 1 раз в несколько лет) и протекают, как правило, легче.
- По клиническому течению и статусу инфекции:
- первичное инфицирование. Наиболее тяжелый вариант, возникающий при первом контакте иммунной системы с вирусом. Характеризуется выраженными системными и местными проявлениями.
- рецидивирующий генитальный герпес. Периодически повторяющиеся эпизоды активации латентной инфекции. Частота рецидивов — важнейший показатель, определяющий стратегию лечения генитального герпеса у женщин.
- атипичная форма. Коварный и часто недиагностируемый вариант, при котором классические симптомы генитального герпеса у женщин (везикулы) отсутствуют. Вместо них наблюдаются стойкий зуд, трещины слизистой, рецидивирующие эрозии шейки матки, отечность, «молочница», не поддающаяся стандартной терапии. Эта форма опасна поздней диагностикой и неправильным лечением.
- бессимптомное вирусовыделение. Состояние, при котором вирус периодически выделяется из половых путей в отсутствие каких-либо клинических признаков генитального герпеса у женщин. Человек заразен для полового партнера, не подозревая об этом.
Такое разнообразие форм заболевания объясняет, почему генитальный герпес часто диагностируют с опозданием.
Патогенез
Патогенез генитального герпеса — это последовательность событий, происходящих в организме после заражения. Его понимание позволяет осознать, почему возникают рецидивы и как работают лекарственные препараты.
Внедрение и первичная репликация.
Вирус герпеса проникает через микротравмы кожи или слизистых оболочек половых органов. В клетках эпителия он начинает активно размножаться, вызывая их гибель и появление первичного очага — скопления везикул (сгруппированные пузырьки, наполненные прозрачной жидкостью).
Невральная миграция и латенция.
Вирусные частицы по аксонам чувствительных нервов перемещаются в регионарные нервные ганглии (например, крестцовые), где встраивают свою ДНК в геном нервных клеток. В этом состоянии вирус генитального герпеса не размножается и неуязвим для иммунной системы и противовирусных препаратов.
Реактивация и центробежное движение.
Под влиянием триггерных факторов происходит реактивация герпеса. Он снова начинает реплицироваться и по тем же нервным путям возвращается к коже и слизистым, иннервируемым данным нервом. Это объясняет, почему рецидивы часто возникают на одном и том же месте.
Иммунный ответ.
Организм вырабатывает специфические антитела и активирует клеточный иммунитет, который ограничивает распространение инфекции и в конечном итоге приводит к купированию рецидива. С каждым последующим эпизодом иммунная система реагирует быстрее, поэтому рецидивы обычно короче и легче первичной инфекции.
Симптомы генитального герпеса у женщин
Клинические проявления сильно варьируются в зависимости от формы инфекции. Знание того, какие симптомы при генитальном герпесе у женщин возникают, позволяет своевременно заподозрить проблему и начать терапию.
Первичный генитальный герпес: манифестация инфекции
Первичный эпизод развивается после инкубационного периода, который длится от 2 до 12 дней. Заболевание часто начинается с общеинтоксикационного синдрома, напоминающего грипп: повышение температуры тела до 38-39°C, выраженная слабость, миалгия (мышечные боли), головная боль, тошнота. Местные проявления носят интенсивный и мучительный характер:
- В области половых губ, влагалища, промежности, на шейке матки, реже — на коже бедер и лобка возникает сильнейший зуд, жжение, чувство распирания и выраженная болезненность.
Стадии высыпания:
- Стадия эритемы: Появление участков покраснения и отека.
- Везикулезная стадия: В течение 1-2 дней на гиперемированном основании формируются множественные сгруппированные пузырьки (везикулы) диаметром 2-3 мм с прозрачным серозным содержимым.
- Стадия эрозий/язв: Еще через 1-3 дня пузырьки вскрываются, обнажая болезненные, ярко-красные эрозии и мелкие язвочки, которые могут сливаться между собой.
- Стадия корочек: Постепенно эрозии подсыхают с образованием желтоватых корочек. Важно: после первичного эпизода, особенно обширного, на коже могут оставаться временные гипо- или гиперпигментации.
- Регионарный лимфаденит: Паховые лимфатические узлы значительно увеличиваются в размерах (до 2-3 см), становятся плотными и резко болезненными.
- Болезненное мочеиспускание (дизурия): Моча, попадая на изъязвленную слизистую вульвы и уретры, вызывает сильнейшее жжение. В тяжелых случаях развивается рефлекторная задержка мочи.
- Признаки вагинита и цервицита: При поражении влагалища и шейки матки появляются обильные слизисто-гнойные выделения, контактные кровотечения.
Полное заживление элементов и исчезновение симптомов герпеса при первичном заражении происходит долго, в среднем за 2-3 недели.
СПРАВКА. Особое внимание стоит уделить атипичной форме — её признаки могут напоминать кандидоз или дерматит. Если стандартное лечение “молочницы” не помогает, стоит проверить наличие герпетической инфекции.
Рецидивирующий генитальный герпес: особенности течения
Для рецидивирующей формы заболевания характерна стертая и менее продолжительная симптоматика. Примерно у 50% женщин за 6-48 часов до появления сыпи возникает продромальный период — специфические предвестники в виде локализованного покалывания, стреляющей или тянущей боли, зуда или онемения в зоне будущих высыпаний. Это критически важный период для начала эпизодической терапии.
Сама сыпь, как правило, менее обильна, локализуется на меньшей площади и быстрее проходит все стадии развития. Полное заживление происходит в среднем за 7-10 дней, не оставляя рубцов. Общее недомогание и лихорадка наблюдаются редко. Частота рецидивов герпеса — сугубо индивидуальный показатель, являющийся маркером состояния иммунной системы. Она может колебаться от одного эпизода в несколько лет до ежемесячных обострений.
СПРАВКА: Если рецидивы случаются чаще 6 раз в год, это является прямым показанием для обсуждения с врачом перехода на длительную супрессивную (подавляющую) терапию. Эта стратегия кардинально меняет качество жизни, сводя частоту обострений к минимуму.
Чем опасен генитальный герпес
Игнорирование проблемы и отсутствие адекватного контроля над инфекцией может привести к ряду серьезных соматических и психосоциальных последствий для здоровья женщины:
Неврологические осложнения. Вирус обладает тропностью к нервной ткани, что может привести к развитию герпетического менингоэнцефалита, радикулопатии (воспаление корешков спинного мозга), синдрома хронической тазовой боли, автономной нейропатии с нарушением функций тазовых органов (задержка мочи, запоры).
Диссеминация инфекции. При несоблюдении правил гигиены возможен аутоинокуляционный перенос вируса на другие участки тела, например, в глаза (герпетический кератит, угрожающий слепотой), на пальцы (герпетический панариций). У пациенток с выраженным иммунодефицитом существует риск генерализованной формы с поражением печени, легких, головного мозга и других внутренних органов.
Психосоциальные последствия. Наиболее частое и недооцененное осложнение. Постоянный страх перед обострением, чувство вины, стыда, «нечистоты», неуверенность в себе провоцируют развитие клинической депрессии, тревожных расстройств, социофобии, приводят к проблемам в интимной жизни и социальной изоляции.
Повышение риска инфицирования ВИЧ и другими ИППП. Поврежденная слизистая оболочка служит «входными воротами» для других патогенов. Доказано, что наличие генитального герпеса повышает риск заражения ВИЧ в 2-3 раза.
Гинекологические проблемы. Хроническая герпетическая инфекция может поддерживать вялотекущий воспалительный процесс в органах малого таза (сальпингит, эндометрит), что в теории может создавать дополнительные трудности при планировании беременности.
Поэтому важно не просто купировать обострение, но и выстроить системную стратегию лечения и профилактики.
Диагностика герпеса на гениталиях
При появлении любых подозрительных признаков необходимо обратиться к гинекологу или дерматовенерологу. Диагностика строится на комплексном подходе, где данные анамнеза и клинической картины подтверждаются высокоточными лабораторными методами.
- Сбор анамнеза и клинический осмотр. Врач детально расспрашивает о симптомах, их хронологии, связи с провоцирующими факторами, состоянии полового партнера. При осмотре оценивается характер высыпаний (группировка, стадийность), их локализация, состояние регионарных лимфоузлов.
- Лабораторные методы — основа объективной диагностики:
- ПЦР (полимеразная цепная реакция). Это «золотой стандарт» для диагностики активной формы генитального герпеса. Метод выявляет ДНК вируса в соскобе из очагов поражения, крови, моче, ликворе или секрете из уретры/цервикального канала. Его главные преимущества — высочайшая чувствительность (обнаруживает даже единичные вирусные частицы) и специфичность (позволяет точно дифференцировать ВПГ-1 от ВПГ-2). Максимальная информативность анализа — в первые 1-3 дня с момента появления высыпаний.
- ИФА (иммуноферментный анализ). Этот метод определяет не сам вирус, а антитела к нему (иммуноглобулины классов G и M) в сыворотке крови.
- IgM появляются первыми, через 1-2 недели после заражения, и свидетельствуют о свежей первичной инфекции или реактивации. Однако их интерпретация может быть сложной.
- IgG начинают вырабатываться позже (через 3-4 недели) и сохраняются на всю жизнь, указывая на факт инфицирования в прошлом и наличие иммунологической памяти. Определение авидности IgG помогает различить первичную инфекцию и рецидив.
- Культуральный метод (вирусологический посев). Материал из высыпаний помещают на культуру клеток. Раньше был основным, сейчас используется реже из-за длительности (результат через 5-10 дней), меньшей чувствительности по сравнению с ПЦР и трудоемкости.
Чем лечить генитальный герпес у женщин
Современное лечение генитального герпеса у женщин — это не просто купирование обострений, а продуманная долгосрочная стратегия, направленная на подавление репликации вируса. Основные цели: сократить продолжительность и тяжесть рецидивов, снизить их частоту, предотвратить передачу вируса половому партнеру и, как следствие, кардинально улучшить качество жизни пациентки.
Фармакологическим фундаментом терапии являются противовирусные препараты из группы аналогов нуклеозидов. Они блокируют размножение вируса, сокращают длительность обострения и снижают риск передачи партнёру.
Существуют две принципиальные и научно обоснованные стратегии, определяющие, чем лечить генитальный герпес у женщин в конкретной клинической ситуации:
- Эпизодическая противовирусная терапия. Назначается пациенткам с редкими (менее 6 в год) и клинически нетяжелыми рецидивами. Суть: короткий курс препаратов (обычно на 5 дней) начинается самостоятельно самой пациенткой при появлении самых первых признаков рецидива — в продромальном периоде или при возникновении покраснения/зуда. Эта тактика позволяет сократить длительность эпизода на 1-2 дня и значительно облегчить симптомы.
- Супрессивная (длительная подавляющая) терапия. Это наиболее эффективный метод контроля для женщин, страдающих от частых (≥6 раз в год) и/или тяжелых рецидивов герпеса, а также для серодискордантных пар (где один партнер инфицирован, а другой нет) с целью снижения риска передачи. Стратегия предполагает ежедневный прием противовирусного препарата в низкой профилактической дозе на протяжении длительного времени (от 6-12 месяцев с последующей оценкой ситуации или постоянно).
- Неоспоримые преимущества супрессивного подхода:
- снижает частоту рецидивов на 80-90%, а у значительной доли пациенток (до 30-40%) приводит к их полному исчезновению на фоне приема препарата.
- снижает риск передачи вируса постоянному половому партнеру на 50% и более, что доказано в крупных клинических исследованиях.
- позволяет жить без постоянного страха перед обострением герпеса, планировать беременность, вести активную личную жизнь, избавляет от психологического груза.
- Неоспоримые преимущества супрессивного подхода:
ВАЖНО: Назначение супрессивной терапии — это не признак «тяжелой» болезни, а современный, цивилизованный выбор в пользу высокого качества жизни и ответственного отношения к своему здоровью и здоровью партнера. Это решение принимается совместно с врачом.
Дополнительные и вспомогательные методы терапии:
- Местное лечение: Обработка очагов антисептиками (мирамистин, хлоргексидин) для профилактики вторичной бактериальной инфекции. Применение местных противовирусных мазей (на основе ацикловира) имеет вспомогательное значение и эффективно только в самом начале рецидива.
- Симптоматическая терапия: Применение нестероидных противовоспалительных препаратов (НПВП) для купирования болевого синдрома и лихорадки.
- Коррекция иммунного статуса: В комплексном лечении, особенно при частых рецидивах, по решению и под контролем врача могут применяться иммуномодуляторы и индукторы интерферона. Их роль — помочь иммунной системе более эффективно сдерживать вирус герпеса.
Прогноз и профилактика заболевания
Прогноз для жизни благоприятный. Генитальный герпес — хроническое заболевание, но не смертельное и не приводящее к инвалидизации при условии грамотного врачебного ведения. Современная медицина предоставляет все необходимые инструменты для того, чтобы сделать его проявления минимальными или свести их на нет.
Общая профилактика герпеса (первичная и вторичная)
- Барьерная контрацепция. Постоянное и правильное использование презервативов (включая оральный секс) снижает риск передачи, но не гарантирует 100% защиты, так как вирус может находиться на участках, не закрытых презервативом.
- Воздержание от половых контактов в период от появления первых признаков (продромы) до полной эпителизации эрозий.
- Откровенная коммуникация с партнером. Открытый, хоть и сложный, разговор о своем статусе — основа доверия, уважения и совместной ответственности за здоровье в паре.
- Модификация образа жизни. Здоровое сбалансированное питание, регулярная умеренная физическая активность, техники управления стрессом (медитация, йога), полноценный сон — это мощнейшая нелекарственная поддержка для вашего иммунитета, помогающая удлинить ремиссию.
Профилактика заболевания при беременности
Беременные с рецидивирующим генитальным герпесом находятся под пристальным наблюдением акушера-гинеколога и при необходимости — инфекциониста. Протоколы ведения таких беременностей хорошо отработаны и эффективны.
- Планирование беременности. Идеальный вариант — консультация с врачом на этапе подготовки, подбор терапии для достижения стойкой ремиссии.
- Супрессивная терапия в III триместре. Начиная с 36-й недели беременности практически всем женщинам с рецидивирующим генитальным герпесом назначается профилактический прием противовирусных препаратов. Это позволяет резко снизить вероятность рецидива к моменту родов.
- Тактика ведения родов:
- При отсутствии видимых герпетических высыпаний на половых путях в момент начала родовой деятельности возможны и рекомендуются естественные роды на фоне терапии.
- При наличии активных высыпаний проводится плановое кесарево сечение до разрыва плодного пузыря, чтобы полностью исключить контакт ребенка с вирусом.
Благодаря современным протоколам беременности у женщин с генитальным герпесом проходят безопасно, а дети рождаются здоровыми.
Заключение: вы не одни, и контроль возможен
Интернет не заменит врача. Самолечение при вирусных заболеваниях, особенно таких, как генитальный герпес у женщин, может привести к осложнениям и хронизации процесса. Только специалист способен точно определить форму инфекции, подобрать лечение и контролировать его эффективность.
Специалисты нашего портала готовы стать вашими надежными проводниками и партнерами на этом пути. Мы предлагаем не разовую консультацию, а комплексное и персональное сопровождение, которое включает:
✔ Углубленный анализ вашей ситуации, жалоб и результатов предыдущих обследований.
✔ Помощь в интерпретации сложных анализов (ПЦР, ИФА) и постановке точного диагноза, включая определение типа вируса и формы течения.
✔ Экспертное обсуждение и совместный подбор оптимальной именно для вас стратегии терапии — будь то эпизодический прием или современная супрессивная схема.
✔ Составление индивидуального плана профилактики рецидивов, включая коррекцию образа жизни.
✔ Полноценное ведение беременности на фоне инфекции, взаимодействие с вашим акушером-гинекологом.
✔ Психологическую поддержку и консультации по самым сложным вопросам — как сообщить о диагнозе партнеру, как выстроить доверительные отношения.
Генитальный герпес — это не приговор, а вызов, который можно принять и выиграть. Вирус не должен управлять вашим телом, планами и отношениями. Главное — знать, как действовать, и доверить своё здоровье профессионалам.
Не откладывайте решение проблемы. Обратитесь к специалистам нашего портала уже сегодня — и получите чёткий, персонализированный план лечения, основанный на доказательной медицине.
Верните себе спокойствие, уверенность в завтрашнем дне и право жить полной жизнью!