Железистый базальный полип эндометрия – это гинекологическое заболевание, которое является доброкачественной опухолью. Основной причиной ее возникновения становятся гормональные сбои в женском организме. Согласно классификации, патологическое разрастание в полости матки, в зависимости от клеточного состава, бывает:
- железистым;
- железисто-фиброзным;
- фиброзным, состоящим из соединительной ткани.
Однако, несмотря на доброкачественный характер, болезнь нуждается в безотлагательном лечении. Это связано с тем, что существует риск развития осложнений, которые способны негативно отразиться не только на детородной функции, но и на общем состоянии здоровья.
Особенности внутриматочного образования
Слизистая, выстилающая полость матки называется эндометрием. Он имеет два слоя: базальный с железами и покровный, который ежемесячно утолщается, обеспечивая хорошие условия для прикрепления оплодотворенной яйцеклетки. Если беременность не наступает, то покровный слой отторгается, вызывая у девушки менструацию. При этом базальный пласт клеток остается, на нем с наступлением следующего цикла образуется новый покровный слой.
Железистый полип эндометрия пролиферативного типа – это доброкачественная опухоль, которая возникает в базальном слое полости матки. Из гиперплазированных желез с окружающей стромой образуется полипообразный вырост с широким основанием, который позднее формируется в ножку. Новообразование имеет округлую или овальную форму и небольшой размер, который составляет в среднем от 3 до 10 мм.
Чаще всего на слизистой возникает единичное образование, но в 20–26% случаев, у обследуемых пациенток, на УЗИ может выявиться несколько полипов. Наружная поверхность опухоли гладкая, а внутренняя часть имеет губчатое строение. Со временем структура может меняться – железы постепенно замещаются фиброзной тканью. При таком процессе опухоль уменьшается в размере. Чаще всего эндометриальные образования локализуются рядом с устьями маточных труб, на дне и шейке.
Причины возникновения патологии
Железистый полип эндометрия без клеточной атипии может возникать по различным причинам. Зачастую его появление связано с пролиферацией желез слизистой оболочки – разрастанием патологического характера, которое происходит в результате увеличения клеток. Это нарушение возникает из-за гормонального сбоя в организме, когда производится избыточное количество эстрогенов на фоне недостаточного количества прогестерона.
Такая патология может быть обнаружена как у молодых, так и у зрелых женщин. Однако чаще всего их выявляют у девушек, находящихся в детородном возрасте. Во время полового созревания и после наступления менопаузы их диагностируют намного реже. Также формированию патологии способствуют такие факторы как:
- гинекологические заболевания воспалительного характера, особенно при длительном нахождении возбудителя в женском организме. По статистике данное нарушение встречается у 13,8% женщин, перенесших воспаление вследствие инфекционных болезней половых органов;
- раннее начало менструальных кровотечений, возникшее до 12-летнего возраста и позднее наступление менопаузы – после 50 лет;
- наличие эстрогенпродуцирующих опухолей яичника. Например, гранулёзноклеточной опухоли;
- наличие избыточной массы тела, различные патологии щитовидной железы и надпочечников, сахарный диабет;
- наследственная предрасположенность, а также многократное выскабливание полости матки.
Симптомы болезни
Обычный железистый полип эндометрия или с очаговым фиброзом стромы может долгое время находиться в полости матки совершенно бессимптомно. Такое образование чаще всего обнаруживается на профилактическом ультразвуковом исследовании органов мочеполовой системы. Однако в некоторых случаях, в зависимости от размера выроста и возраста, пациентки могут отмечать следующие характерные признаки:
- наличие межменструальных кровотечений;
- не происходит зачатие ребенка на протяжении 1 года и более;
- менструальные выделения значительно увеличиваются в объеме;
- интенсивные болезненные ощущения внизу живота во время менструации;
- нарушается менструальный цикл – это проявляется его нерегулярностью или длительными задержками;
- появление симптомов анемии – бледность и сухость кожи, головокружение, слабость и сонливость, учащенный пульс и одышка.
При наличии перечисленных признаков, характерных для гинекологической патологии, женщине необходимо в ближайшее время записаться на консультацию к врачу-гинекологу.
Запишитесь на бесплатную консультацию к специалисту
Методы диагностики
Для выявления крупного или мелкого железистого полипа эндометрия в гинекологической практике применяют несколько диагностических методик. Специалист прежде всего ориентируется на:
- симптомы, возникающие у пациентки;
- состояние органов мочеполовой системы;
- данные лабораторных и инструментальных методов диагностики.
К инструментальным методам, которые в гинекологической практике используют для диагностики заболевания, относят трансвагинальное УЗИ, гидросонографию, гистероскопию и гистологию.
Трансвагинальное УЗИ
Патологические процессы, происходящие в слизистой, хорошо прослеживаются при ультразвуковом обследовании с помощью внутривагинального датчика. Трансвагинальное УЗИ – это безопасный метод исследования, который подходит для любого возраста. При его проведении не происходит рентгеновского облучения организма, нарушения целостности тканей и введения вспомогательных веществ.
Процедура позволяет быстро получить заключение по высокоинформативному изображению, которое передается на монитор оборудования. Трансвагинальное сканирование, с применением цветового допплеровского картирования обладает точностью в 80–98%.
Для проведения манипуляции женщине понадобится записаться на прием на 5–7 день менструального цикла. Это связано с тем, что в другие периоды врач-диагност может допустить ошибку при диагностике из-за разросшегося эндометрия, который способен скрыть патологическое новообразование. Во время климакса пациентка может пройти обследование в любой удобный день.
Гидросонография (эхогистеросальпингография)
Данное инструментальное исследование отличается высокой информативностью в 78–99%. Методика подразумевает проведение ультразвукового обследования после введения в полость матки рентгеноконтрастного вещества. Однако у гидросонографии имеется ряд недостатков – это инвазивность и трудоемкость. По этой причине методику реже используют для выявления маточных новообразований.
Хирургическая гистероскопия
С помощью специального оптического прибора врач тщательно осматривает полость матки и состояние слизистой. Этот метод относится к основным способам диагностики новообразований вследствие его высокой информативности. Благодаря встроенной видеокамере, полученное изображение выводится на экран, и специалист получает уникальную возможность уточнить размер, форму и окраску образования, а также его основание, которое бывает тонким или широким.
Гистероскопия относится к малоинвазивным методикам, так как гистероскоп вводится в полость органа минимально травматичным путем – через влагалище и цервикальный канал. Так же, как и ультразвуковое исследование, гистероскопию проводят на 5–7 день от начала менструального цикла. Именно в этот период эндометрий имеет минимальную толщину и мало подвержен кровоточивости.
Гистологическое исследование
Гистология – это заключительный этап диагностики внутриматочных новообразований. Фрагментированный железистый полип эндометрия, а также его ножку и участок окружающей ткани полученный во время резекции, отправляют в лабораторию для подробного изучения. Этот этап требуется для определения состава опухоли и исключения ее озлокачествления.
Методы лечения
Лечение заболевания состоит из трех этапов. Первый шаг – это подготовка к операции, второй – удаление патологического образования, третий шаг – это гормональная и противовоспалительная терапия с наблюдением пациентки в течение 1 года.
Подготовка к операции
Перед гистерорезекцией, как и перед другими гинекологическими операциями, пациентке назначают медицинское обследование. Для этого женщине нужно сдать несколько анализов:
- коагулограмму;
- общий анализ крови и мочи;
- анализ на гепатит В, С и ВИЧ;
- мазок на флору из влагалища;
- определение группы крови резус-фактора;
- анализ на инфекции, которые передаются половым путем.
- сделать ЭКГ.
После получения результатов исследований, если не выявлено противопоказаний, доктор назначает операцию. Кроме этого, перед хирургическим вмешательством потребуется соблюдать следующие правила:
- Удаление выроста проводят под общим наркозом, поэтому пациентку предупреждают о том, что за 6–8 часов до манипуляции придется отказаться от приема пищи.
- За два дня до резекции необходимо воздержаться от половых актов.
- Перед поступлением в стационар необходимо принять душ и надеть комфортное белье из натуральных тканей.
- До начала манипуляции необходимо снять все украшения и контактные линзы.
- Перед тем как отправиться в операционную, нужно в обязательном порядке опорожнить мочевой пузырь.
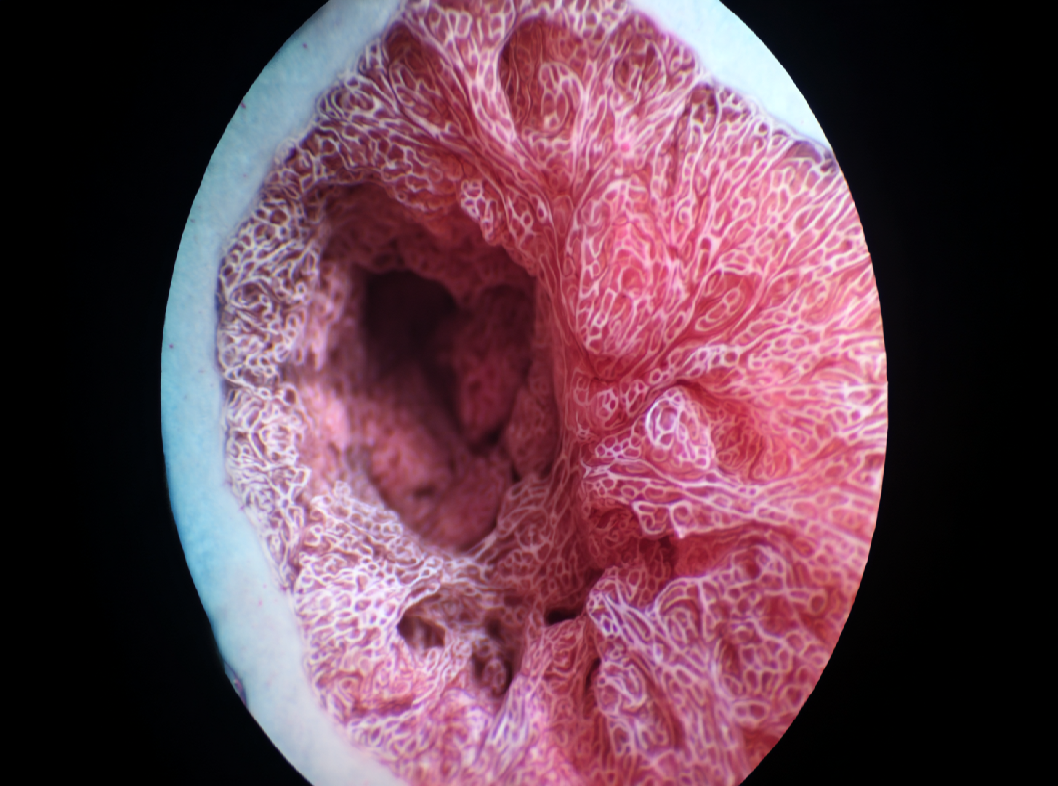
Гистерорезекция (гистерорезектоскопия)
Разрастание тканей, обнаруженное в полости матки, обязательно должно быть удалено. Для этого гинекологи используют специальное оборудование – гистерорезектоскоп, с помощью которого происходит удаление выроста и его ножки под видеонаблюдением. Гистерорезекция – это малоинвазивная операция, в ходе которой не нарушается целостность органа благодаря введению наконечника через цервикальный канал.
По сравнению с обычным выскабливанием полости матки, гистерорезекция имеет ряд преимуществ:
- процедура длится около 15–30 минут и проводится в день госпитализации;
- удаление новообразования происходит под видеонаблюдением, внутренняя поверхность органа во время операции отображается на экране с дополнительным увеличением;
- иссекается не только образование, но и его ножка, благодаря чему не происходит повторного развития патологии;
- отсутствует воздействие на остальной внутренний слой слизистой, что крайне важно для сохранения репродуктивной функции женщины;
- все осложнения от хирургического вмешательства сводятся к минимуму за счет малотравматичности;
- пациентки быстро восстанавливаются после гистерорезекции, при этом реабилитационный период не приводит к нетрудоспособности.
После гистерорезекции отделенные ткани аспирируются и отправляются на биопсию. После получения результатов исследования из лаборатории врач ставит диагноз. Далее с учетом возраста женщины и ее планов на деторождение, специалист назначает индивидуальный план лечения.
Запишитесь на бесплатную консультацию к специалисту
Индивидуальное лечение
Терапия проводится строго с учетом сложившейся клинической картины и возраста. Лечащий доктор назначает гормональные препараты и противовоспалительные средства на срок от 6 до 12 месяцев. Спустя 3 месяца проводится контрольное ультразвуковое исследование для оценки эффективности хирургического вмешательства и проведенного медикаментозного лечения. Далее женщина находится под наблюдением специалиста в течение 1 года.
Наличие противопоказаний
Как и любая операция, гистерорезекция имеет свои противопоказания, которые включают:
- Декомпенсированные хронические болезни, которые препятствуют проведению манипуляции под общим наркозом. Это могу быть серьезные патологии сердца, сосудов и диабет.
- Наличие какой-либо инфекции, которая передается половым путем. В таких случаях вначале проводят лечение выявленного заболевания, а только потом приступают к хирургическому вмешательству.
- Наличие болезней, при которых существует риск развития сильного кровотечения.
Показания и противопоказания к процедуре определяются только доктором на основании проведенного осмотра, анамнеза, анализов и инструментальных методов исследования. Поэтому перед проведением операции необходима консультация лечащего врача.
Период реабилитации
После удаления железистого полипа эндометрия, чтобы не было проблем с воспалением и кровотечением, необходимо соблюдать врачебные рекомендации. На протяжении 3–4 недель потребуется воздержаться от половой жизни. . Если регенерация происходит медленно, то период реабилитации может продлиться. По этой причине пациентке необходимо своевременно являться на послеоперационные осмотры.
Для хорошего заживления тканей необходимо соблюдать режим дня и правильно питаться, исключая острую, жаренную и жирную пищу, а также алкогольные напитки. В употребляемой пище должно содержаться необходимое количество витаминов, минералов, а также белков, жиров и углеводов. Интимная гигиена проводится дважды в сутки. Нельзя переохлаждаться и сидеть на холодных поверхностях.
Во время реабилитационного периода нельзя принимать ванну, посещать бассейн, сауну, а также плавать в открытых водоемах. На это время исключается спорт и любые чрезмерные физические нагрузки, а также поднятие тяжестей.
Прогноз лечения
После удаления опухоли под визуальным контролем с соблюдением всех рекомендаций врача, эффективность проведенного лечения составляет 80–100%. Индивидуальный подход помогает пациенткам с внутриматочным образованием избавиться не только от имеющейся патологии, но и от возможных рецидивов.
Профилактические меры
С целью предупреждения и своевременного выявления нарушений, женщинам необходимо ежегодно делать УЗИ и проходить профилактический осмотр у гинеколога. Кроме этого, посещать врача необходимо при появлении первых признаков возможной возникшей патологии.
Общие рекомендации для пациенток:
- все гинекологические болезни требуют своевременного устранения;
- при появлении первых неприятных симптомов следует, не откладывая, записаться на консультацию к гинекологу;
- после гистерорезекции необходимо прийти на прием к врачу для получения результатов гистологического исследования;
- после лечения нужно в течение 1 года наблюдаться у гинеколога и делать контрольное УЗИ, чтобы вовремя выявить возможный рецидив;
- даже при отсутствии неприятных симптомов, рекомендуется каждый год проходить профилактическое обследование органов мочеполовой системы.


Есть подозрения, что у меня может быть полип, но я далеко от своего врача. Можно ли как-то диагностировать или исключить данный вариант в домашних условиях?
Добрый день. Нет.