Определение и виды аутоиммунных заболеваний кишечника
Аутоиммунные заболевания кишечника — это группа хронических заболеваний, в которых иммунная система организма начинает неправильно реагировать на собственные ткани кишечника, что приводит к воспалению и повреждению кишечной стенки.
Некоторые из наиболее распространенных аутоиммунных заболеваний кишечника включают:
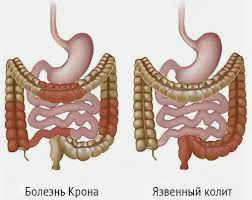
- Болезнь Крона (Morbus Crohn): это хроническое воспалительное заболевание может затрагивать любую часть пищеварительного тракта, от рта до ануса. Характеризуется воспалением стенки кишечника, что может вызывать симптомы, такие как боли в животе, жидкий стул, утомляемость и потеря веса.
- Язвенный колит (Ulcerative Colitis): это также хроническое воспалительное заболевание кишечника, но оно ограничивается толстой кишкой и прямой кишкой. Симптомы могут включать воспаление слизистой оболочки кишки, кровотечение из прямой кишки, диарея и боли в животе.
- Микроскопический колит (Microscopic Colitis): редкое аутоиммунное заболевание, которое также вызывает воспаление кишечной стенки и проявляется водянистым поносом и болями в животе. Оно называется «микроскопическим», потому что воспаление обычно невозможно обнаружить при обычной эндоскопии и требуется биопсия для диагностики.
При аутоиммунных заболеваниях кишечника иммунная система ошибочно атакует здоровые ткани, что может привести к хроническому воспалению и повреждению слизистой оболочки. Лечение таких заболеваний обычно включает применение противовоспалительных препаратов, иммунодепрессантов и изменение образа жизни и диеты для управления симптомами.
Диагноз и лечение аутоиммунных заболеваний кишечника требуют консультации врача-гастроэнтеролога и могут включать медикаментозную терапию, хирургическое вмешательство в некоторых случаях, а также регулярное медицинское наблюдение для контроля состояния заболевания.
Причины
Причины аутоиммунных заболеваний кишечника до конца неизвестны, но считается, что они могут быть обусловлены комбинацией генетических, окружающих и иммунологических факторов. Вот некоторые из главных предполагаемых причин:
- Генетическая предрасположенность: у людей с семейным анамнезом аутоиммунных заболеваний кишечника (например, если у родственников есть болезнь Крона или язвенный колит), риск развития этих заболеваний выше. Некоторые гены, связанные с иммунной системой, могут повышать склонность к аутоиммунным нарушениям.
- Нарушения иммунной системы: возможно, что изменения в иммунной системе могут играть роль в развитии аутоиммунных заболеваний. Вместо того, чтобы защищать организм от инфекций и болезней, иммунная система начинает атаковать собственные клетки и ткани организма, в том числе кишечную стенку.
- Экологические факторы: внешние факторы, такие как инфекции, диета, воздействие окружающей среды и уровень стресса, могут влиять на развитие аутоиммунных заболеваний. Например, курение и некоторые лекарства могут увеличивать риск развития болезни Крона.
- Микрофлора кишечника: исследования показали, что состав и баланс микробиоты (микроорганизмов, обитающих в кишечнике) могут играть важную роль в развитии аутоиммунных заболеваний кишечника. Дисбаланс микробиоты может воздействовать на иммунную систему и способствовать воспалительному процессу.
- Другие факторы риска: некоторые другие факторы, такие как возраст, пол, раса и даже географическое местоположение, также могут влиять на риск развития аутоиммунных заболеваний кишечника.
Симптомы
Симптомы аутоиммунных заболеваний кишечника могут существенно различаться в зависимости от конкретного заболевания и его степени тяжести. Ниже приведены основные симптомы, которые могут наблюдаться при таких заболеваниях, таких как болезнь Крона и язвенный колит:
Симптомы болезни Крона:
- Боли в животе: обычно боли имеют характер колик и могут быть расположены в разных частях живота, в зависимости от местоположения пораженных участков кишечника.
- Диарея: частые поносы могут содержать слизь и кровь.
- Утомляемость: пациенты с болезнью Крона могут чувствовать себя чрезмерно утомленными и слабыми.
- Потеря веса: понос, а также нарушение пищеварения, могут приводить к потере веса.
- Аппетит: потеря аппетита или даже отвращение к еде может быть симптомом.
- Кишечные симптомы: к включаются вздутие живота и газообразование.
Симптомы язвенного колита:
- Кровянистый понос: Один из наиболее характерных симптомов язвенного колита — появление крови в стуле.
- Боли в животе: Боли могут быть сильными и иметь характер колик.
- Тошнота и рвота: некоторые пациенты могут испытывать тошноту и рвоту.
- Утомляемость: уровень утомляемости и слабости может быть высоким.
- Высокая температура: Воспаление может сопровождаться повышенной температурой тела.
- Потеря аппетита: пациенты часто теряют интерес к еде.
Важно отметить, что аутоиммунные заболевания кишечника могут иметь периоды обострения и ремиссии, когда симптомы могут усиливаться или уменьшаться. Если у вас есть подозрение на аутоиммунное заболевание кишечника или вы столкнулись с подобными симптомами, важно немедленно обратиться к врачу-гастроэнтерологу для диагностики и лечения.
Диагностика
Диагностика аутоиммунных заболеваний кишечника включает в себя ряд клинических, лабораторных и инструментальных методов, чтобы подтвердить наличие и тип заболевания, определить его степень тяжести и определить стратегию лечения. Вот основные методы диагностики:
Медицинский осмотр и сбор анамнеза:
Врач проведет физический осмотр пациента, обсудит симптомы и медицинскую историю, включая наличие аутоиммунных заболеваний в семье.
Лабораторные анализы крови:
- Клинический анализ крови может показать наличие анемии, воспаления и других аномалий.
- Иммунологические анализы могут включать в себя общие и специфические антитела, такие как антинуклеарные антитела (ANA) или антитела к тканевым трансглутаминазам (anti-TTG), которые могут быть повышены при аутоиммунных заболеваниях.
- Определение уровня C-реактивного белка (CRP) и седиментации эритроцитов (СОЭ) может указать на наличие воспаления.
- Копрологические анализы: анализы стула могут быть проведены для определения наличия крови, инфекций и других аномалий.
Инструментальные исследования:
- Колоноскопия и эзофагогастродуоденоскопия (ЭГДС) позволяют врачу визуально исследовать состояние слизистой оболочки кишечника и пищевода, а также взять биопсийные образцы для дальнейшего анализа.
- Рентгенография кишечника может использоваться для оценки изменений в кишечной стенке.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) могут помочь оценить структурные изменения в кишечнике и окружающих тканях.
- Эндоскопические исследования: эндоскопия с биопсией считается одним из наиболее надежных способов диагностики аутоиммунных заболеваний кишечника. Во время эндоскопии врач может взять образцы тканей для более детального анализа под микроскопом.
- Рентгенография барием: это исследование используется для оценки структуры и функции желудочно-кишечного тракта, особенно толстой кишки.
- Капсульная эндоскопия: В некоторых случаях может использоваться капсульная эндоскопия, при которой пациент проглатывает небольшую капсулу с камерой, которая передает изображения из кишечника на внешний монитор. Единственные недостаток данного метода – дороговизна.
После диагностики и установления точного диагноза врач разработает индивидуальный план лечения, который может включать в себя медикаментозную терапию, хирургическое вмешательство, диету и изменение образа жизни. Для эффективного управления аутоиммунными заболеваниями кишечника важно вести регулярное наблюдение и сотрудничать с врачом.
Лечение:
Лечение аутоиммунных заболеваний кишечника направлено на уменьшение воспаления, контроль симптомов, достижение и поддержание ремиссии и улучшение качества жизни пациента. Оно может включать в себя следующие методы и стратегии:
Противовоспалительные и гормональные препараты:
- Глюкокортикостероиды могут использоваться для быстрого снятия воспаления и симптомов обострения, но их применение долгосрочно может быть ограничено из-за побочных эффектов.
- Аминосалицилаты могут применяться для контроля воспаления и поддержания ремиссии.
- Иммунодепрессанты могут использоваться для подавления активности иммунной системы и уменьшения воспаления.
- Также могут применяться биологические препараты, такие как ингибиторы фактора некроза опухоли (TNF) или ингибиторы интегринов, чтобы модулировать иммунный ответ.
Лечение осложнений:
В случае осложнений, таких как образование абсцессов или кишечных стенозов, может потребоваться хирургическое вмешательство с образованием колостомы.
Диета
Для некоторых пациентов рекомендуется соблюдать специальную диету, которая может помочь управлять симптомами и поддерживать ремиссию. Например, низкодиететическая диета FODMAP может быть полезной при синдроме раздраженного кишечника (IBS), который часто сопутствует аутоиммунным заболеваниям кишечника.
Симптоматическое лечение:
- Противодиарейные препараты могут использоваться для уменьшения частоты и интенсивности поносов.
- Спазмолитики могут помочь снять боли в животе.
Поддержание здорового образа жизни:
- Пациентам рекомендуется вести здоровый образ жизни, включая отказ от курения, умеренное употребление алкоголя, регулярную физическую активность и соблюдение здоровой диеты.
- Минимизация стресса и поддержание эмоционального благополучия также важно для управления симптомами.
Регулярное наблюдение:
Пациентам с аутоиммунными заболеваниями кишечника рекомендуется регулярное медицинское наблюдение и контроль состояния болезни вместе с врачом.
Лечение аутоиммунных заболеваний кишечника должно быть индивидуальным и разрабатываться врачом на основе конкретной клинической ситуации пациента и степени тяжести заболевания.
Запишитесь на консультацию к специалисту
ЗаписатьсяПомните, чем раньше доктор поставит диагноз, тем быстрее Вы почувствуете облегчение и предотвратите дальнейшее повреждение пораженных органов.